イギリスのオックスフォード大学附属病院が、世界で初めてペニシリンの臨床実験に成功したことに由来。
サー・アレクサンダー・フレミング
(Sir Alexander Fleming, 1881年8月6日 - 1955年3月11日)
イギリスの細菌学者である。抗菌物質リゾチーム(lysozyme)と、アオカビ(Penicillium notatum)から見出した世界初の抗生物質、ペニシリンの発見者として知られている。1944年にペニシリン発見の業績によりナイトに叙せられ、また1945年にはフローリー、チェーンらとともにノーベル医学生理学賞を共同受賞。
【歴史】
1928年、フレミングがブドウ球菌の培養実験中にコンタミネーションにより生じたアオカビ(Penicillium notatum、現在はP. chrysogenum)のコロニーの周囲に阻止円(ブドウ球菌の生育が阻止される領域)が生じる現象を発見したことに端を発する。フレミングはアオカビが産生する物質が細菌を溶かしたものと考え(実際には、この現象は溶菌ではなく細菌の発育阻止によるもの)、アオカビを液体培養後の濾液にも同じ活性があることを突き止め、アオカビの学名にちなんでペニシリンと名付けた。
その後、1940年にH.W.フローリー(Howard Walter Florey)とE.B. チェイン(E.B. Chain)がペニシリンの単離に成功したが、1つと思われたペニシリンは、ペニシリンG、ペニシリンN等の混合物であった。翌1941年には実際臨床でその抗菌剤としての効果を確認、その後は効率よくペニシリンを作る菌の探求が進むとともに、菌の培養及びペニシリンの抽出法などが改良され、大量生産が可能となったペニシリンは第二次世界大戦において広く用いられた。終戦後の1945年からは民間にも開放された。
ペニシリンG®(PCG)
「最古の」抗菌薬の1つ。特に外科領域では連鎖球菌による感染性心内膜炎の治療で重宝し、外科医が大好きな抗生物質の一つ。グラム陽性球菌(腸球菌は除く)への第一選択薬。吸収悪く、内服では血中濃度上昇しないため、重症感染症の急性期は注射とし、内服(バイシリンG®)は用いない。
【性質】
ペニシリン と セファロスポリン
ペニシリンはβ-ラクタム系抗生物質であり、真正細菌の細胞壁の主要成分であるペプチドグリカンを合成する酵素(ペプチドグリカン合成酵素、ペニシリン結合タンパク、PBP)と結合し、その活性を阻害する。この結果ペニシリンが作用した細菌はペプチドグリカンを作れなくなり、その分裂に伴って細胞壁は薄くなり、増殖が抑制される(静菌作用)。また細菌は細胞質の浸透圧が動物の体液よりも一般に高いため、ペニシリンの作用によって細胞壁が薄くなり損なわれた細菌細胞では外液との浸透圧の差から細胞内に外液が流入し、最終的には溶菌を起こして死滅する(殺菌作用)。
ペニシリン自身は黄色ブドウ球菌などを代表とするグラム陽性菌に対しては強い抗菌活性を持つが、大腸菌などを代表とするグラム陰性菌に関しては抗菌活性が十分ではなかった。またβ-ラクタム構造を加水分解するβ-ラクタマーゼを産生する耐性菌の出現も問題であった。それに比して半合成ペニシリンであり、広帯域ペニシリンのメチシリンではグラム陽性菌・陰性菌の両グループに対して強い抗菌活性を持つに至った。
ペニシリン系抗生物質に遅れて、第2のβ-ラクタム系抗生物質セファロスポリンCが発見。 1960年代よりセファロスポリンおよびセファマイシン中心に、構造を化学的に変換した多数のセフェム系抗生物質が開発されることになる。
セフェム系抗生物質は第一世代~第三世代へと抗菌力の広帯域化が進み1970年代後半からはペニシリン系にとって代わるようになった。それだけではなくセフェム系抗生物質は注射剤から経口剤へと使いやすい安全な薬剤へと改良が進み、通院患者にも広く使用されるサー・アレクサンダー・フレミング
(Sir Alexander Fleming, 1881年8月6日 - 1955年3月11日)
イギリスの細菌学者である。抗菌物質リゾチーム(lysozyme)と、アオカビ(Penicillium notatum)から見出した世界初の抗生物質、ペニシリンの発見者として知られている。1944年にペニシリン発見の業績によりナイトに叙せられ、また1945年にはフローリー、チェーンらとともにノーベル医学生理学賞を共同受賞。
【歴史】
1928年、フレミングがブドウ球菌の培養実験中にコンタミネーションにより生じたアオカビ(Penicillium notatum、現在はP. chrysogenum)のコロニーの周囲に阻止円(ブドウ球菌の生育が阻止される領域)が生じる現象を発見したことに端を発する。フレミングはアオカビが産生する物質が細菌を溶かしたものと考え(実際には、この現象は溶菌ではなく細菌の発育阻止によるもの)、アオカビを液体培養後の濾液にも同じ活性があることを突き止め、アオカビの学名にちなんでペニシリンと名付けた。
その後、1940年にH.W.フローリー(Howard Walter Florey)とE.B. チェイン(E.B. Chain)がペニシリンの単離に成功したが、1つと思われたペニシリンは、ペニシリンG、ペニシリンN等の混合物であった。翌1941年には実際臨床でその抗菌剤としての効果を確認、その後は効率よくペニシリンを作る菌の探求が進むとともに、菌の培養及びペニシリンの抽出法などが改良され、大量生産が可能となったペニシリンは第二次世界大戦において広く用いられた。終戦後の1945年からは民間にも開放された。
 |
| ペニシリンG®(Benzylpenicillin Potassium)PCG |
ペニシリンG®(PCG)
「最古の」抗菌薬の1つ。特に外科領域では連鎖球菌による感染性心内膜炎の治療で重宝し、外科医が大好きな抗生物質の一つ。グラム陽性球菌(腸球菌は除く)への第一選択薬。吸収悪く、内服では血中濃度上昇しないため、重症感染症の急性期は注射とし、内服(バイシリンG®)は用いない。
【性質】
ペニシリン と セファロスポリン
ペニシリンはβ-ラクタム系抗生物質であり、真正細菌の細胞壁の主要成分であるペプチドグリカンを合成する酵素(ペプチドグリカン合成酵素、ペニシリン結合タンパク、PBP)と結合し、その活性を阻害する。この結果ペニシリンが作用した細菌はペプチドグリカンを作れなくなり、その分裂に伴って細胞壁は薄くなり、増殖が抑制される(静菌作用)。また細菌は細胞質の浸透圧が動物の体液よりも一般に高いため、ペニシリンの作用によって細胞壁が薄くなり損なわれた細菌細胞では外液との浸透圧の差から細胞内に外液が流入し、最終的には溶菌を起こして死滅する(殺菌作用)。
ペニシリン自身は黄色ブドウ球菌などを代表とするグラム陽性菌に対しては強い抗菌活性を持つが、大腸菌などを代表とするグラム陰性菌に関しては抗菌活性が十分ではなかった。またβ-ラクタム構造を加水分解するβ-ラクタマーゼを産生する耐性菌の出現も問題であった。それに比して半合成ペニシリンであり、広帯域ペニシリンのメチシリンではグラム陽性菌・陰性菌の両グループに対して強い抗菌活性を持つに至った。
ペニシリン系抗生物質に遅れて、第2のβ-ラクタム系抗生物質セファロスポリンCが発見。 1960年代よりセファロスポリンおよびセファマイシン中心に、構造を化学的に変換した多数のセフェム系抗生物質が開発されることになる。
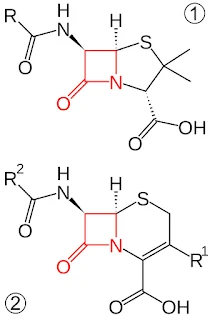 |
| β-ラクタム系抗生物質の中核構造の例。ペニシリン (上) と セファロスポリン (下)。 赤い部分が共通するβ-ラクタムの環状構造。 |
薬剤となった。
【代表的なペニシリン製剤】
サワシリン®(AMPC)
英国ビーチャム社(現グラクソ・スミスクライン社)の名作ペニシリン。アンピシリンのベンゼン環のpara位に水酸基を導入した構造をもち、経口吸収が良好で、尿中回収率も高く、ペニシリンGに比べて汎用性が大幅に向上。溶連菌感染といえばサワシリン®。溶連菌はペニシリンに100%感性なので、これをしっかり10日間。ペニシリンアレルギーのある場合はマクロライド等にきりかえ。
ワイドシリン®(AMPC)
これもアモキシシリン製剤。
中耳炎や急性副鼻腔炎、伝染性膿痂疹(とびひ)等でのんだことのある子供さんも多いのでは?小児科や耳鼻咽喉科医が大好きなペニシリン。ただしアモキシシリン耐性菌の場合にはβラクタマーゼ阻害剤の配合されたクラバモックス®、もしくはセフェム(メイアクト®)等を使用。明治製菓ファルマ製でお菓子な風味。このワイドシリン®は他のアモキシシリン細粒製剤が10%製剤であるのに対して20%製剤なのが最大の利点。
英国ビーチャム社(現グラクソ・スミスクライン社)の名作ペニシリン。アンピシリンのベンゼン環のpara位に水酸基を導入した構造をもち、経口吸収が良好で、尿中回収率も高く、ペニシリンGに比べて汎用性が大幅に向上。溶連菌感染といえばサワシリン®。溶連菌はペニシリンに100%感性なので、これをしっかり10日間。ペニシリンアレルギーのある場合はマクロライド等にきりかえ。
 |
| ワイドシリン®(Amoxicillin Hydrate) |
ワイドシリン®(AMPC)
これもアモキシシリン製剤。
中耳炎や急性副鼻腔炎、伝染性膿痂疹(とびひ)等でのんだことのある子供さんも多いのでは?小児科や耳鼻咽喉科医が大好きなペニシリン。ただしアモキシシリン耐性菌の場合にはβラクタマーゼ阻害剤の配合されたクラバモックス®、もしくはセフェム(メイアクト®)等を使用。明治製菓ファルマ製でお菓子な風味。このワイドシリン®は他のアモキシシリン細粒製剤が10%製剤であるのに対して20%製剤なのが最大の利点。
 |
| ユナシン®(Ampicillin/Sulbactam)ABPC/SBT |
ユナシン®(Ampicillin/Sulbactam)ABPC/SBT
ペニシリンといえば、ファイザー。ビクシリン®(アンピシリン)にβラクタマーゼ阻害薬のスルバクタムを加えたもの。腸内のグラム陰性菌、嫌気性菌に効果的。黄色ブドウ球菌(MSSA)にも効果があり。肺炎、二次性腹膜炎、胆管炎、胆嚢炎、糖尿病足感染など様々な感染症に用いることが可能。婦人科の術後感染症にも。腹部などの術中抗菌薬としても使えるので、外科医が大好きな薬剤。経口ならオーグメンチン↓
 |
| オーグメンチン®(Amoxicillin/Clavulanic acid)AMPC/CVA |
オーグメンチン®(AMPC/CVA)
経口版のユナシン(イメージ)。
βラクタマーゼ阻害薬のクラブラン酸配合。誤嚥性肺炎やユナシンで治療していた感染症の経口スイッチとしてよく用いられる。
犬や猫に咬まれたときの動物咬傷の予防薬や、汚い外傷、開放骨折の予防的抗菌薬ならまずこれ。救急外来で重宝する抗菌薬。ただし、日本のオーグメンチンはクラブラン酸の比率が高く、このまま使うと下痢の副作用が強く出てしまうのでオーグメンチン(250mg)1錠に加えサワシリン(250mg)を2カプセルを1日2回の内服で、海外と同じオーグメンチンの配合比に調整…という処方がよく出る。これは俗に「オグサワ」と呼ばれている。新人薬剤師が陥りやすいワナ。小児用(クラバモックス®)はアモキシシリンとクラブラン酸の配合比が14:1なので問題なし。配合比を直しても、下痢の副作用が問題になる人は、ときどきいる。
 |
| ゾシン®(Piperacillin/Tazobactam)TAZ/PIPC |
抗緑膿菌用ペニシリンのピペラシリン(ペントシリン®)とβ-ラクタマーゼ阻害剤タゾバクタムの配合剤
「緑膿菌にも効く、ブロードなユナシン®」というイメージ。基本的には、カルバペネムの使い過ぎを抑えるために、「カルバペネム一歩手前」の院内感染症、例えば肺炎とか腹部の感染症にエンピリックに使われる。
ペニシリンが第一選択となる疾患
定型肺炎
現在、起因菌である肺炎球菌はペニシリン耐性である場合が多い。そのため培養で薬剤感受性を調べておく必要がある。ペニシリン低感受性肺炎球菌ならば大量投与(1200万~2400万単位)用いることで治療することはできる。肺炎球菌の耐性機序がβ-ラクタマーゼによるものならば合剤を。
梅毒
梅毒は100%ペニシリン感受性。第一期、第二期に対してはアモキシシリンなどが用いられる。
咽頭炎
溶連菌感染症(A群溶連菌性咽頭炎)の場合、やはりペニシリンに100%感性のため、サワシリン(アモキシシリン)750mg/日~1500mg/日を10日間。*ただし伝染性単核球症が疑われる場合は、ペニシリン系およびセフェム系は発疹の副作用が出現するため禁忌。またペニシリンアレルギー等を疑う場合はマクロライド系薬剤などにきりかえ。
中耳炎、副鼻腔炎
細菌性の場合は定型肺炎と同様の起因菌である。即ち肺炎球菌(グラム陽性球菌)、インフルエンザ桿菌(グラム陰性桿菌)、モラクセラ・カタラーリス(グラム陰性球菌)である。第一選択としては抗菌薬を使用しないが、症状が強い場合は広域ペニシリンであるアモキシシリン(サワシリン等)を用いる場合が多い。
その他 感染性心内膜炎 壊死性筋膜炎
★備考
ヘリコバクター・ピロリ除菌療法(一次除菌)にもアモキシシリンが使われる。
なお、二次除菌の場合は、アモキシシリン→メトロニダゾールにきりかえ。
定型肺炎
現在、起因菌である肺炎球菌はペニシリン耐性である場合が多い。そのため培養で薬剤感受性を調べておく必要がある。ペニシリン低感受性肺炎球菌ならば大量投与(1200万~2400万単位)用いることで治療することはできる。肺炎球菌の耐性機序がβ-ラクタマーゼによるものならば合剤を。
梅毒
梅毒は100%ペニシリン感受性。第一期、第二期に対してはアモキシシリンなどが用いられる。
咽頭炎
溶連菌感染症(A群溶連菌性咽頭炎)の場合、やはりペニシリンに100%感性のため、サワシリン(アモキシシリン)750mg/日~1500mg/日を10日間。*ただし伝染性単核球症が疑われる場合は、ペニシリン系およびセフェム系は発疹の副作用が出現するため禁忌。またペニシリンアレルギー等を疑う場合はマクロライド系薬剤などにきりかえ。
中耳炎、副鼻腔炎
細菌性の場合は定型肺炎と同様の起因菌である。即ち肺炎球菌(グラム陽性球菌)、インフルエンザ桿菌(グラム陰性桿菌)、モラクセラ・カタラーリス(グラム陰性球菌)である。第一選択としては抗菌薬を使用しないが、症状が強い場合は広域ペニシリンであるアモキシシリン(サワシリン等)を用いる場合が多い。
その他 感染性心内膜炎 壊死性筋膜炎
★備考
ヘリコバクター・ピロリ除菌療法(一次除菌)にもアモキシシリンが使われる。
なお、二次除菌の場合は、アモキシシリン→メトロニダゾールにきりかえ。
 |
| ランサップ(ピロリ一次除菌用)にも。 入っています、ペニシリン。タケダです。 ランソプラゾール+アモキシシリン+クラリスロマイシン |
感染症治療における抗菌薬選択の原則
①起因菌に感受性のあるもの
②できるだけ狭域であるもの
常在菌を乱し、MRSAを含む耐性菌を生みやすい広域の抗菌薬(第3世代セフェム系、カルバペネム系、ニューキノロン系など)でなく、できるだけ狭域の抗菌薬(ペニシリン系、第1世代セフェム系など)を選択する。
ただし、起因菌が不明でも直ちに抗菌薬を投与すべき疾患では、まず広域の抗菌薬を用いる(empiric therapy)、培養検査結果が判明したら早期に感受性のある狭域の抗菌薬に変更する(de-escalation)。
③副作用の少ないもの
④感染臓器に移行性のよいもの
⑤年齢、アレルギー歴、腎機能、肝機能などの患者条件に合うもの。
⑥できるかぎり安価なもの
*投与量の過量は副作用の危険を増大させるが、過少は抗菌薬の効果不十分となり、ひいては投与している抗菌薬が無効であり、変更を必要とするのかなどの治療方針の決定に誤った情報をもたらす。至適投与量を十分検討する。
抗菌薬のアレルギー
ペニシリン系、セフェム系などの抗菌薬で最も注意すべき副作用は、アナフィラキシーショックを含むアレルギー反応である。抗菌薬使用前は必ずアレルギー歴を問診で確認し、その内容をカルテに記載する。
*抗菌薬使用前の全例での皮内テストはアナフィラキシー反応の防止に関して有効性が必ずしも証明されておらず、廃止される方向にある。副作用の既往がなくてもアナフィラキシーに備え、救急救命処置を行える体制を整え、投与開始後は患者の観察を怠らない。
【アレルギー反応の出現頻度】
ペニシリン系抗菌薬による副作用は1~10%に出現。ショックの発生頻度は約0.04~0.1%、致死的な副作用の発現頻度は0.002%、セフェム系抗菌薬によるショックの発生頻度は約0.01%である。
【アレルギーの交差反応】
①ペニシリン系にアレルギーがあり、セフェム系にも抗菌薬で迅速型のアレルギー反応が出た患者にはセフェム系は使用しない。同じくセフェム系抗菌薬に対して迅速型アレルギー反応の既往のある患者にはペニシリン系は使用しない。
②やむを得ず使用の際には十分な観察の下に慎重投与
③ペニシリン系にアレルギー歴のある患者にはカルパペネム系(IPM/CSなど)にもアレルギーがあると考えられ禁忌。モノバクタム系(AZTなど)は使用できる。
【アレルギー反応の種類】
急性(迅速型)アレルギー反応は投与後1分以内~30分に発生する紅斑、掻痒感、蕁麻疹、血管浮腫、咽頭浮腫、喘鳴、鼻炎、低血圧、ショックなどであり致死的になりうる。
1~72時間後に発生する亜急性アレルギー反応や72時間以上たって発生する遅延型アレルギー反応は頻度は高いが致死的にはならず、症状が強くなければ投与を続行してよい。薬剤禁忌にする必要もない。
①起因菌に感受性のあるもの
②できるだけ狭域であるもの
常在菌を乱し、MRSAを含む耐性菌を生みやすい広域の抗菌薬(第3世代セフェム系、カルバペネム系、ニューキノロン系など)でなく、できるだけ狭域の抗菌薬(ペニシリン系、第1世代セフェム系など)を選択する。
ただし、起因菌が不明でも直ちに抗菌薬を投与すべき疾患では、まず広域の抗菌薬を用いる(empiric therapy)、培養検査結果が判明したら早期に感受性のある狭域の抗菌薬に変更する(de-escalation)。
③副作用の少ないもの
④感染臓器に移行性のよいもの
⑤年齢、アレルギー歴、腎機能、肝機能などの患者条件に合うもの。
⑥できるかぎり安価なもの
*投与量の過量は副作用の危険を増大させるが、過少は抗菌薬の効果不十分となり、ひいては投与している抗菌薬が無効であり、変更を必要とするのかなどの治療方針の決定に誤った情報をもたらす。至適投与量を十分検討する。
抗菌薬のアレルギー
ペニシリン系、セフェム系などの抗菌薬で最も注意すべき副作用は、アナフィラキシーショックを含むアレルギー反応である。抗菌薬使用前は必ずアレルギー歴を問診で確認し、その内容をカルテに記載する。
*抗菌薬使用前の全例での皮内テストはアナフィラキシー反応の防止に関して有効性が必ずしも証明されておらず、廃止される方向にある。副作用の既往がなくてもアナフィラキシーに備え、救急救命処置を行える体制を整え、投与開始後は患者の観察を怠らない。
【アレルギー反応の出現頻度】
ペニシリン系抗菌薬による副作用は1~10%に出現。ショックの発生頻度は約0.04~0.1%、致死的な副作用の発現頻度は0.002%、セフェム系抗菌薬によるショックの発生頻度は約0.01%である。
【アレルギーの交差反応】
①ペニシリン系にアレルギーがあり、セフェム系にも抗菌薬で迅速型のアレルギー反応が出た患者にはセフェム系は使用しない。同じくセフェム系抗菌薬に対して迅速型アレルギー反応の既往のある患者にはペニシリン系は使用しない。
②やむを得ず使用の際には十分な観察の下に慎重投与
③ペニシリン系にアレルギー歴のある患者にはカルパペネム系(IPM/CSなど)にもアレルギーがあると考えられ禁忌。モノバクタム系(AZTなど)は使用できる。
【アレルギー反応の種類】
急性(迅速型)アレルギー反応は投与後1分以内~30分に発生する紅斑、掻痒感、蕁麻疹、血管浮腫、咽頭浮腫、喘鳴、鼻炎、低血圧、ショックなどであり致死的になりうる。
1~72時間後に発生する亜急性アレルギー反応や72時間以上たって発生する遅延型アレルギー反応は頻度は高いが致死的にはならず、症状が強くなければ投与を続行してよい。薬剤禁忌にする必要もない。




